本方案由首都儿科研究所多学科专家(呼吸、重症、新生儿、神经、心血管、皮肤、病毒学以及药学等专家)共同撰写完成,旨在为提高广大儿科医生对新型冠状病毒(新冠)感染及其危重症的诊治水平,为临床决策提供依据和借鉴。本方案主要参照国内外指南、共识、专家建议以及临床研究等,同时,结合了儿研所的临床工作经验总结和专家意见。本方案包括儿童感染的流行毒株、疾病特点、特殊表现(如皮肤表现等)、重症识别和诊治、新生儿的诊断和治疗、儿童的用药特点以及一些热点问题的解答等。由于儿童的相关资料和数据较少,加上时间仓促,欢迎大家批评指正。
1、目前流行的毒株是什么?
自2022年2月以来,Omicron已经取代了其他亚型,成为主要的流行变种。世卫组织最新界定的几种需要优先关注的Omicron亚型变体为BA.5(包括BF.7、BF.14、BQ.1、BQ.1.1等亚变种)、BA.2.75、BA.4.6、XBB和BA.2.3.20。目前,BQ.1和BQ.1.1和 XBB已经在世界范围内迅速取代BA.5.2、BF.7和 BA.4.6毒株, 成为新的主要流行毒株。
中国疾病预防控制中心官网的数据显示中国目前流行的毒株主要以BA.5亚系中的BA.5.2及其分支BF.7 变体为主。首都儿科研究所附属儿童医院监测结果表明,北京地区儿童中目前流行的也以BA.5.2及其分支BF.7 变体为主。
Omicron感染以传播特别快、潜伏期更短(1-3天)、病毒载量高、疫情播散迅速难以控制等特点。
2、儿童的流行病学特点是什么?
随着Omicron 变异株出现,儿童感染人数出现激增。儿童的高感染率也体现在了住院数据上,在 Omicron 流行期间,因新冠感染而住院的5岁以下儿童人数是 Delta 流行期间的5倍,进入重症监护的则是3.5倍。
儿童感染多表现为以家庭和学校为中心的聚集性感染,Omicron 的家庭续发率为25.1%,是Delta的1.52倍(95%CI1.41~1.64)。因此必须重视儿童在疾病传播中的重要作用。
Omicron感染后咽痛、声嘶等急性喉炎病例明显增加,特别是5岁以下的幼儿,典型表现为突然发作的犬吠样咳嗽、吸气性喘鸣、声音嘶哑、呼吸急促等,严重时出现呼吸窘迫。这可能与Omicron主要影响上呼吸道,而年龄小的儿童上呼吸道狭窄且易塌陷等原因有关。
随着Omicron广泛的社区传播,不能忽视大流行对儿童健康的影响。儿童有其独特的生理特点和免疫特点,临床表现以无症状和轻症为主,但有高危因素的患儿仍有进展为重症的风险。
与感染其它毒株相比,抽搐/惊厥可能更常见于感染Omicron变体的儿童,据报道,住院患儿发生率可达20%。可发生在典型的热性惊厥年龄(6月龄~5岁)范围外的儿童中。在神经系统受累的患者中,12%的患者出现了危及生命的情况,包括严重的坏死性脑病、卒中和中枢神经感染/脱髓鞘等。
值得关注的是,儿童感染新冠后可能会出现多系统炎症综合征(MIS-C)并发症。
3、新冠病毒感染如何诊断?
▲病毒感染:流行病学史+临床症状+核酸/抗原
▲病毒肺炎:病毒感染+肺部符合肺炎的新发影像学异常
4、儿童感染如何分级?
▲轻型:临床症状轻微,影像学未见肺炎表现。
▲普通型:具有发热、呼吸道等症状,影像学可见肺炎表现。
▲重型:符合下列任何一条:
1) 超高热或持续高热超过 3 天;
2)出现气促(<2月龄,RR≥60次/分;2~12月龄,RR≥50 次/分;1~5岁,RR≥40次/分;>5岁,RR≥30次/分),除外发热和哭闹的影响;
3)静息状态下,吸空气时指氧饱和度≤93%;
4)出现鼻翼扇动、三凹征、喘鸣或喘息;
5)出现嗜睡、惊厥;
6)拒食或喂养困难,有脱水征。
▲危重型:符合以下情况之一者:
1)出现呼吸衰竭,且需要机械通气;
2)出现休克;
3)合并其它器官功能衰竭需ICU 监护治疗。
5、儿童发生重症和危重症的高危因素有哪些?
以下人员重症风险高,需要特别关注:
(1)早产儿、新生儿;
(2)年龄小于3岁未接种疫苗的幼儿;
(3)有基础疾病者,如先天性心脏病、慢性支气管肺疾病、神经系统疾病、糖尿病、慢性肝肾疾病、血液肿瘤疾病、遗传代谢性疾病等;
(4)各种形式的免疫抑制人群,如原发免疫缺陷者、器官或造血干细胞移植者、肿瘤放化疗、激素/免疫抑制剂/生物制剂使用者等;
(5)肥胖或者营养不良者。
6、儿童需要关注哪些重症和危重症的预警指标?
(1)超高热或持续高热超过3天;
(2)呼吸频率增快;
(3)心率增快;
(4)肢端冷或/及皮肤发花;
(5)不能用发热、镇静药物解释的持续的精神反应差、嗜睡等意识障碍,惊厥(没有癫痫、热性惊厥既往史,没有一级亲属热性惊厥家族史者须重点关注)及惊厥后意识状态不恢复,不能用镇静止痉药物解释者;
(6)外周血淋巴细胞计数降低,血小板减少;
(7)低/高血糖和/或乳酸升高;
(8)AST 、ALT 、伴或不伴BUN、Cr、BNP增高;
(9)炎性因子明显升高,包括PCT 、CRP、铁蛋白等;
(10)D-二聚体等凝血功能相关指标明显升高;
(11)影像学:头CT/MRI:丘脑、脑干、基底节、白质、胼胝体病变、软脑膜炎症、梗塞、出血、胼胝体损伤 、脊髓MRI见脊髓病变等,病情进展时可在数小时内复查头CT或者MRI以协助诊断,尤其是ANE的丘脑病变;胸部影像学显示肺部病变明显进展;
(12)有基础疾病。
7、考虑重症推荐的实验室检查有哪些?
▲必要项目:血常规、生化、凝血功能(包含D-Dimer)、血气分析、CRP、PCT、心肌损伤标志物(CK-MB、肌钙蛋白、B型利钠肽)。
▲补充项目
1)实验室检测:ESR、铁蛋白、T/B淋巴细胞亚群、细胞因子
(IL-2、IL-6、IL-8、IL-10、TNF-α等);呼吸道病原学检测(病毒、支原体等);不除外继发细菌感染者可行血培养、痰培养等相关检测;有神经系统症状患儿完善腰穿检查(脑脊液常规、脑脊液生化、脑脊液病原学检测、脑脊液细胞因子等);
2)检查:心肌损伤患儿可行心电图、心脏超声检测;不除外下呼吸道感染患儿完善肺部CT检测;有神经系统症状患儿完善头颅影像学检查,建议头颅MRI,无条件者完善头颅CT。
8、儿童感染常见的临床表现有哪些?如何治疗?
▲表现:儿童感染新型冠状病毒 Omicron 变异株后,以上呼吸道感染症状为主,主要是发热,其它症状依次为咳嗽,咽痛,流涕,呕吐,热性惊厥等。少数有声音嘶哑等急性喉炎或喉气管炎表现,或出现喘息、肺部哮鸣音等,发热的变化为:病程第1-3天发热,至病程第4天,95%的患儿发热均已得到明显缓解。
▲治疗
●中成药
●西药对症治疗
1)发热、头痛、咽痛明显影响休息,影响睡眠,可以服用布洛芬或者对乙酰氨基酚;
2)痰多、咳痰费力,建议使用乙酰半胱氨酸颗粒等;
3)鼻塞严重,可以短期使用羟甲唑啉鼻喷剂或呋麻滴鼻液;
4)喘息、肺部哮鸣音,可用沙丁胺醇、异丙托溴铵、布地奈德;有哮喘等变态反应性疾病的患儿,可考虑加用孟鲁司特或西替利嗪等;
5)急性喉炎或喉气管炎首先应评估上气道梗阻和缺氧程度,有缺氧者予吸氧,同时避免患儿烦躁和哭闹。
9、儿童感染的皮肤损害有哪些表现?如何治疗?
儿童感染容易伴发皮肤表现,且类型多样,皮疹多于发热伴随或者热退后出现,皮肤表现与感染的不同阶段及严重程度有一定相关性。具体类型如下:
急性荨麻疹:典型全身泛发或散发的红斑、风团,时起时消,皮疹持续时间基本不超过24小时,消退后不留痕迹。皮疹可于热中疹出也可热退后疹出。
发疹/斑丘疹样(麻疹样)皮损:为粟粒大小红色或肤色丘疹和/或斑丘疹,表面可有轻度脱屑,泛发分布于面颈、躯干和四肢近段,向心分布,无黏膜受累,部分伴有掌跖受累。皮疹多为热退后疹出。
多形红斑样皮损:为泛发或者局限的鲜红斑疹,部分融合成片,可见红色晕环,可有水疱及坏死。该类患儿发热较重,持续时间较长,可于热中出疹或热退疹出。
鉴别诊断:以上几种伴发的常见皮肤表现有时难以与药疹鉴别。特别是首次或者第二次服用非甾体类退热药或其他中成药,皮疹于应用药物治疗后出现,停用药物后好转的患儿。如皮损严重需根据内科情况考虑是否可以停用可疑药物或者更换药物,并参考药疹进行治疗。
治疗:可口服抗组胺药如西替利嗪滴剂、氯雷他定糖浆,5-7天,皮疹可局部外涂肤乐霜及丁酸氢化可的松或者炉甘石洗剂减轻瘙痒。皮损严重时可静滴或肌注地塞米松0.25~0.5mg/kg,最大量不超过5mg,可连续3-5天。
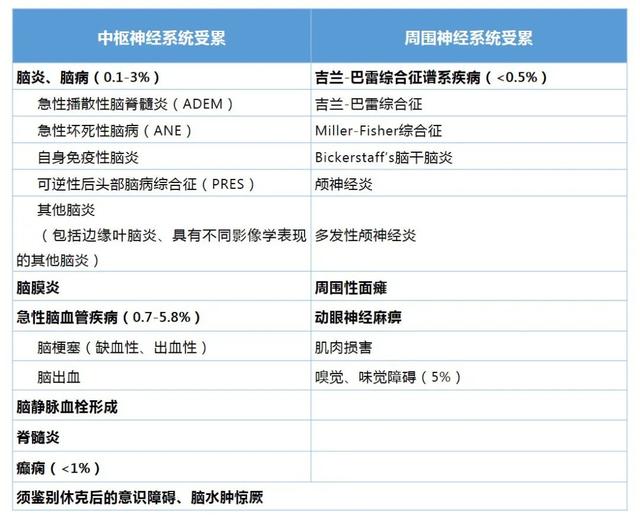
10、儿童感染的神经系统表现有哪些?如何治疗?
据报道,儿童感染相关的神经系统受累在住院患儿的发生率约22%,危及生命者占12%,死亡者占0.6%,遗留神经系统后遗症者占1%。临床症状包括头痛、肌痛、意识障碍、惊厥、颅高压、异常运动以及局灶神经功能障碍如偏瘫、截瘫、失语等。
▲新型冠状病毒感染神经系统受累表现
▲严重脑病特别是ANE,病情凶险,病死率较高,诊断参照2012年Hoshino等提出的儿童ANE诊断标准。
1)发热性疾病后出现惊厥、意识障碍等急性脑病症状;
2)血清转氨酶不同程度升高,无高氨血症;
3)脑脊液检查细胞数基本正常,蛋白水平明显升高;
4)头颅影像学检查(CT/MRI) 提示多部位对称性病灶,包括双侧丘脑、侧脑室周围白质、内囊、壳核、脑干被盖上部和小脑髓质等;
5)排除其它疾病。
▲辅助检查
神经影像学:弥漫性病变或局灶性病变,累及皮质、丘脑、脑干、基底节、皮层下和/或深部白质、胼胝体、脑膜、脊髓等,MRI上呈T2WI序列和/或T2-FLAIR呈异常信号,CT上呈低密度是常见的。其他MRI表现包括静脉血栓形成、出血性病变。
▲治疗
儿童可出现吉兰巴雷综合征、脑炎、脑膜炎甚至急性坏死性脑病(ANE) 等多种神经系统并发症,治疗原则同其他病因引起的相关疾病。
1)一般治疗:
①积极控制体温:物理降温联合药物降温,效果不佳者可予冰毯机、冰盐水静脉输入或灌肠、CRRT等;
②降颅压;
③镇静止惊:10%水合氯醛灌肠、地西泮或咪达唑仑静脉注射镇静、止惊;对癫痫持续状态及反复惊厥发作者可按照癫痫持续状态治疗,高乳酸血症者慎用丙戊酸;
④气道管理:Glasgow评分≤8分或病情进展迅速者及时予气管插管机械通气。
2)严重脑病特别是ANE,病情凶险,病死率较高,治疗推荐如下:
①激素和静脉注射丙种球蛋白(IVIG)冲击治疗:严重脑病,特别是确诊ANE者,立即给予糖皮质激素(甲强龙20-30mg/kg.d,单日最大量不超过成人量1g/d),连用3日,随后根据病情逐渐减量;同时联合IVIG冲击治疗,总量2g/kg,分1或2日给予;
②托珠单抗:对存在高炎症反应者,尤其是 IL-6 水平明显增高者,若激素和丙球等一线治疗24小时,效果不佳,可试用托珠单抗;(具体用法用量见问题21)
③血浆置换:可酌情选用,尤其是合并急性肝功能衰竭者;
④可试用改善线粒体代谢的鸡尾酒疗法:维生素 B1、维生素 B6、左卡尼汀等。
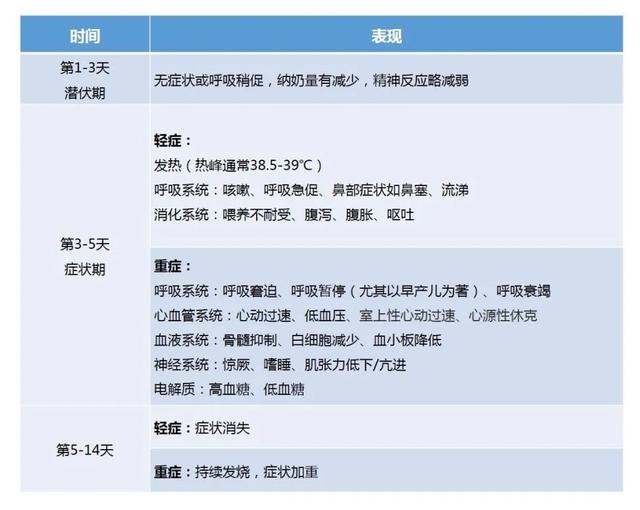
11、新生儿感染的特点有哪些?如何治疗?
▲新生儿病毒感染发生率
据报道,新生儿感染率约为0.05-2%,在母亲阳性的新生儿中,感染几率大幅度增加。在感染患儿中,死亡率约为0.1%。
▲传播途径
新生儿的传播途径主要为水平传播,大多数是新生儿出生后通过受感染母亲或者护理人员的水平传播获得感染。垂直传播目前尚未见报道。
▲临床表现
新生儿期大部分感染患儿出现临床表现,与婴幼儿相似,以非特异性表现为主,最常见呼吸系统表现和发热。也有散发报道多系统炎症综合征,可出现持续性发热、皮疹、结膜充血、黏膜改变、胃肠道症状(腹泻和呕吐)、咳嗽、流鼻涕、呼吸困难、心脏受累(心律失常、心力衰竭和休克),但极为罕见。
重症新生儿诊断标准(文献)
易发展成重症患儿的高危因素:
1)症状多,呼吸道症状重;
2)低出生体重儿或早产儿;
3)合并有其他疾病:最常见的是先天性异常、脓毒症、黄疸、贫血。
▲治疗
目前尚无有效的用于新生儿的抗新冠病毒药物。目前的数据显示,新生儿以无症状及轻型病例为主,多需密切观察,无需特殊治疗。
1)常规护理
①严密观察患儿体温、呼吸、精神反应、面色、纳奶情况等;
②每日出入量:观察入量、尿量、皮肤弹性,注意有无脱水,保证新生儿每日液体需要量;
③营养供给:高热患儿可适当减少每次纳奶的量、增加喂养频次;
④皮肤护理:及时更换湿衣被服,衣着宜纯棉质。保持床单清洁、舒适;
⑤口腔护理:每天2-3次。
2)退热治疗
物理降温:新生儿发热,只能物理降温,没有退热药物可选。
3)对症药物
①清热解毒类药物:如健儿清解液等。
②鼻塞:
·湿毛巾敷鼻法:温湿毛巾敷在鼻根部;
·喷鼻剂:海盐水喷鼻。
③止咳化痰:如杏贝止咳等。
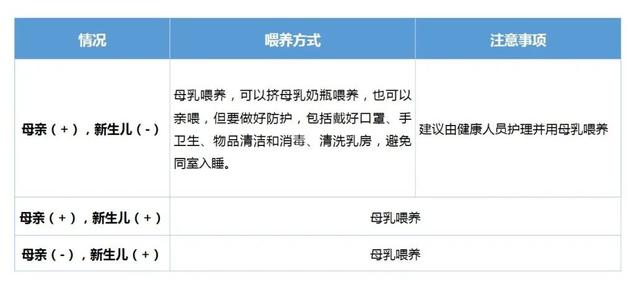
4)母乳喂养
如母亲身体状况不能耐受母乳喂养,可以考虑之前有冻母乳给宝宝提供母乳,或经规范消毒的捐赠人乳;若都不可行,配方奶喂养。
5)危重症病例的治疗
在积极对症治疗的基础上,积极防治并发症,动态评估器官功能,进行有效的器官功能支持。
①对于以“白肺”为表现的重症ARDS患儿:机械通气、大剂量肺表面活性物质、一氧化氮吸入,可能具有疗效;
②并发脓毒性休克时:抗菌药物、应用血管活性药物;
③发生严重全身炎症反应综合征患儿,可选择使用激素、免疫球蛋白;
④特别危重病例,必要时需要实施持续肾替代治疗(CRRT)、体外膜肺(ECMO) 治疗等。
▲预后
新生儿通常预后良好,多系统炎症综合征病例很少,但需流行病学数据。
12、感染后并发症有哪些?
▲儿童多系统炎症综合征 (MIS-C)
定义:MIC通常是指年龄<21岁,发热(体温>38.0℃)持续至少24h,实验室确诊新冠感染或1个月内有新冠接触史,实验室检查提示炎症指标升高,多系统器官受累(至少累及2个系统),疾病严重需要住院治疗。
发病机制尚不清楚,目前认为可能与机体对病毒的异常免疫反应及病毒对血管内皮的直接损伤作用有关。
临床表现:本病可见于各年龄段的儿童和青少年,以6-15岁多见。发病高峰通常在新冠病例高峰后4周。起病急骤,以持续高热、低血压、多器官受累最多见。多数患儿病情严重,可短时间内出现休克、多脏器衰竭甚至死亡。
鉴别诊断:川崎病是本病的主要鉴别疾病,其他还包括细菌性脓毒症、中毒性休克综合征等感染性疾病,以及系统性红斑狼疮和其他血管炎等全身性炎症性疾病。
MIS-C治疗原则是尽早抗炎、纠正休克和出凝血功能障碍及脏器功能支持。一线治疗是 IVIG 2g/kg 和甲泼尼龙 1~2mg/kg/d;若无好转或加重,可予甲泼尼龙 10~30mg/kg/d,静脉注射,或英夫利西单抗 5~10mg/kg 或托珠单抗(剂量见问题23)。
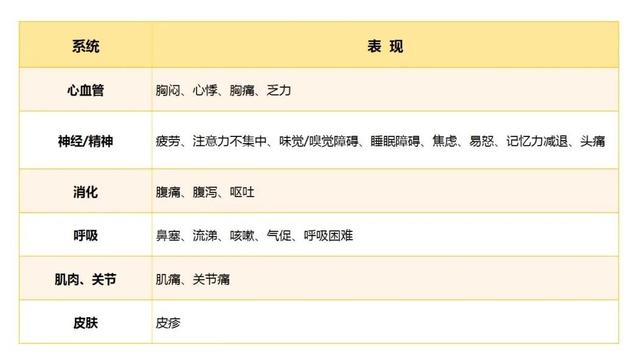
▲儿童新型冠状病毒感染后综合征
定义:指新型冠状病毒感染后出现持续12周以上的躯体症状或症候群,是一种可以表现为各种症状和体征组合的多系统疾病。
发病机制尚不清楚,目前认为可能与病毒持续存在、 自身免疫、慢性炎症反应、血管内皮细胞炎症和微血栓形成等相关。
临床表现:可累及神经、呼吸、消化、心血管等多系统,同时可出现心理和精神变化。在儿童中常见症状包括:疲劳、注意力不集中、肌肉疼痛、味觉/嗅觉障碍、睡眠障碍、焦虑、记忆力减退、咳嗽、头痛、胸痛、腹痛等。
疾病诊治需多学科参与,包括对症治疗、潜在疾病的治疗、物理治疗和心理支持治疗等。
13、合并肺炎的非重症患者是否使用激素治疗?
▲非重症患儿不建议常规使用激素,由主诊医师根据患者的具体情况决定。
▲如果氧合下降或吸氧需求上升可以考虑使用激素。
▲诱发哮喘急性加重的患者可按相应指南使用激素。
14、应用激素有何注意事项?
▲建议综合考虑患者病情进展速度、呼衰程度、影像特点、基础疾病等因素决定激素的剂型、剂量和用法,必要时酌情增量或减量。
▲推荐需要吸氧或机械通气的重症、危重症患者首选地塞米松,剂量 0.15~0.3 mg/kg.d,最大剂量 5mg,疗程不超过 10 天,也可选用其他糖皮质激素,如使用时间偏长不要骤停。
▲使用巴瑞替尼或托珠单抗时,需要与糖皮质激素联用。
15、何时考虑抗细菌治疗?
首次就诊的感染患者很少合并细菌感染,新冠本身也可引起长时间发热、脓涕或脓痰,如果患者没有合并白细胞增多、局灶性细菌感染影像表现、PCT升高等,抗菌素不是必须。但是需要警惕合并感染风险,及时行细菌、肺炎支原体、其他病毒、真菌等病原学检查。
16、是否进行抗凝治疗?
▲所有住院患者均应检测血小板计数、血色素、PT、aPTT、纤维蛋白原和D-二聚体。
▲除非存在禁忌,否则所有住院患者应接受血栓预防。
▲首选低分子肝素。
▲无VTE证据的患者在出院后无需常规接受血栓预防。
17、氧疗和机械通气有何原则?
监测经皮氧饱和度,吸空气下血氧饱和度小于92%应进行氧疗。高流量吸氧(HFNC)患儿耐受性好,部分低氧患儿可有效改善氧合。
早产儿、新生儿、婴幼儿及有基础疾病患儿合并呼吸衰竭时,推荐早期使用无创呼吸道正压辅助通气(CPAP或BiPAP)。无创机械通气2h病情无改善,或出现气道分泌物增多、呼吸暂停或血流动力不稳定,应及时改为有创机械通气,避免延迟插管。
常见的插管指征包括呼吸窘迫明显、频繁的呼吸暂停、严重低氧血症、高碳酸血症、呼吸功耗增高以及气道保护能力差、昏迷、持续惊厥、严重脑病、休克等。
有创机械通气采取“肺保护性通气策略”及“循环保护策略”,必要时采取俯卧位通气、肺复张或体外膜肺氧合(ECMO)等。
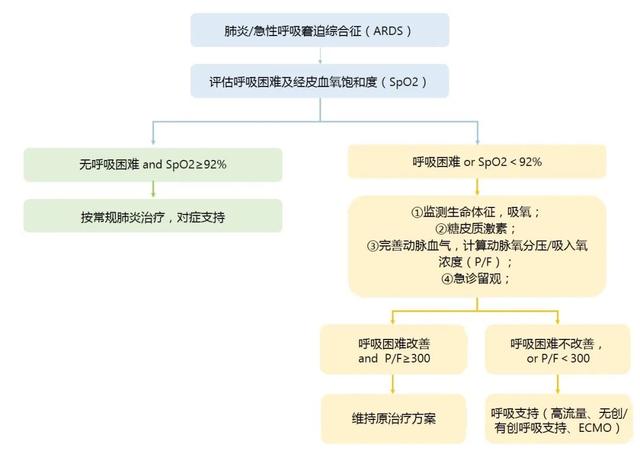
18、肺炎及急性呼吸窘迫综合征(ARDS)如何管理?
肺炎及ARDS一般处理原则同其他肺炎,根据呼吸窘迫和缺氧程度选择不同的氧疗和呼吸支持方法。
19、可以用于儿童重型治疗的药物有哪些?
根据国家卫健委《新型冠状病毒肺炎诊疗方案(试行第九版)》和《儿童新型冠状病毒感染诊断、治疗和预防专家共识(第四版)》和国外一些指南或共识的推荐,可用于儿童新冠重症治疗且目前国内可及的药物包括激素、抗病毒治疗(奈玛特韦/利托那韦)、免疫调节治疗(托珠单抗或巴瑞替尼)、单克隆抗体(安巴韦单抗/罗米司韦单抗注射液)和人丙种球蛋白等。
20、如何合理使用奈玛特韦/利托那韦(Paxlovid)?
▲应用指征:儿童(年龄≥12 岁,体重≥ 40 公斤),伴有进展为重症高风险因素的轻至中度新型冠状病毒肺炎患者。
▲用法用量:
1)青少年(12-17 岁,体重≥40kg):
2)对于6-14岁体重<40kg患儿,某研究报道用药方案如下:
▲注意事项:
1)奈玛特韦片含乳糖。患有半乳糖不耐受、总乳糖酶缺乏或葡萄糖-半乳糖吸收不良等罕见遗传性疾病的患者应禁用本品;
2)既往有肝脏疾病、肝酶异常或者肝炎、黄疸病史的患儿应慎用本品;
3)该药物有非常多的相互作用,联合用药前需要关注。
21、如何合理使用巴瑞替尼?
▲应用指征:该药获得了FDA紧急使用授权(emergency use authorization, EUA),用于治疗需要补充氧气、无创或有创机械通气或体外膜肺氧合(ECMO)的COVID-19,年龄≥2岁至18岁的儿童住院患者。
▲用法用量:2-9岁以下:2mg,1次/日;9岁以上:4 mg,1次/日,可与或不与食物同服,持续14天或直至出院(以先发生者为准)。
▲注意事项:
1)肾功能不全患者需根据肌酐清除率调整剂量;
2)用药期间监测血常规,当淋巴细胞绝对计数<200 cells/mm3或中性粒细胞绝对计数<500 cells/mm3需停药;
3)用药过程中如果出现任何严重过敏反应的症状和体征,立即停止使用巴瑞替尼;
4)在巴瑞替尼的临床试验中曾有胃肠道穿孔的报告,如果用药过程中出现新的腹痛、发热、寒战、恶心或呕吐,应进行评估;
5)不建议在使用巴瑞替尼期间接种活疫苗。
22、如何合理使用单克隆抗体(安巴韦单抗/罗米司韦单抗注射液)?
▲应用指征:安巴韦单抗/罗米司韦单抗注射液联用用于治疗轻型和普通型且伴有进展为重型高风险因素的成人和青少年(12~17岁,体重≥40kg)患者,其中青少年(12~17岁,体重≥40kg)人群使用需进一步补充临床试验数据。12岁以下儿童慎用。
▲用法用量:两药的剂量均为1000mg。在给药前2种药品分别以100mL生理盐水稀释后,经静脉序贯输注给药,以不高于4mL/min的速度静脉滴注,之间使用生理盐水 100mL冲管。在输注期间对患者进行临床监测,并在输注完成后对患者进行至少 1h的观察。
23、应用白介素-6拮抗剂(托珠单抗)有何注意事项?
▲应用指征:需要高流量氧疗或更强呼吸支持;吸氧条件下加用激素24小时内不改善,且CRP等炎症指标升高;年龄≥2岁的儿童,可考虑接受托珠单抗治疗。
▲用法用量:体重<30kg者,推荐剂量为12mg/kg,用0.9%氯化钠稀释至50ml; 体重≥30kg者,推荐剂量为8mg/kg,用0.9%氯化钠稀释至100ml,用于输注。
▲注意事项:一般在住院96小时内,或者接受ICU级别治疗的24-48小时内使用;与激素联用,通常为单次静脉滴注给药,必要时评价再次用药,但不超过2次。
▲相对禁忌:对托珠单抗过敏、存在其他不受控制的严重感染、中性粒细胞计数<1000/ul、血小板计数<50,000、谷丙转氨酶(ALT)>10倍正常上限。在免疫功能低下的个体中应谨慎使用托珠单抗
编辑/叶婉