在一些城市大医院,住院床位常出现供不应求的情况,患者入院需要排队等待。如何将有限的床位资源最大化利用起来,缩短患者入院等候时间?近年来,北京、四川、重庆等地试点“全院一张床”管理,也就是“共享床位”,针对不同科室床位“闲忙不均”的现象,跨科室收治患者,缓解住院难。
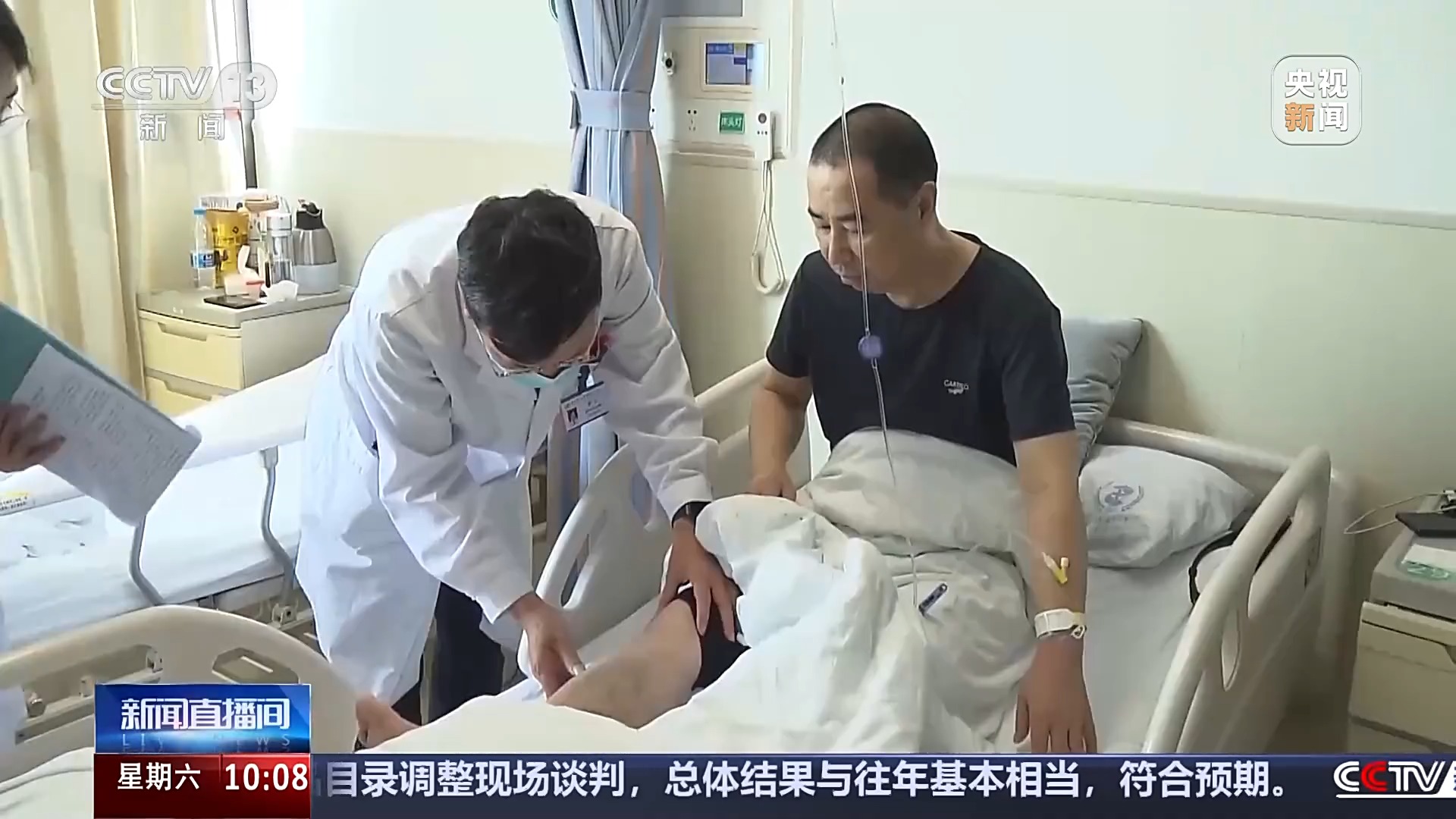
北京清华长庚医院早在2014年运营之初便实行全院床位统一管理,是全国最早探索“共享床位”管理模式的医院之一。在这里记者见到刚刚做了肠道手术的曹先生,他本来应该住在胃肠外科所在的5A病区,但由于床位紧张,医院就把他安排到了肾脏内科所在的13A病区。
曹先生所在的13A病区共有56张病床,是肾脏内科和肾移植科本位区,配床数内的床位专科优先使用,剩余为机动床,由住院服务中心统筹。
按规定,如果主管科室有床位了,就会把“借床”在外病区的患者转回来。为实现床位共享,北京清华长庚医院在病房的设置上也与传统医院不同。
清华大学附属北京清华长庚医院13A病区护士长张东敬:我们这个门空间的设计,刚好可以把床推过来,同时有一些仪器设备,比如心电监护或者是带泵,都可以从这个空间过去,这样方便我们的患者转运。这张床在我们病房、门诊、急诊、手术室都是可以畅通无阻的。
四川大学华西医院是我国西部疑难危急重症诊疗中心,每天等待入院的患者大概1万人,但床位仅有4000多张,供需缺口一直存在。华西医院率先成立入院服务中心,负责统一调配全院床位。
四川大学华西医院副院长郭应强:如何把我们有限的4000多张床位协调好分配好,尽可能地缓解患者的需求,首先我们设立综合病房,所谓的综合病房,有一部分病床拿出来,放在相当于一个中间区域,是一个池子一样的,比如说某一个科室,它的病人比较多,资源比较紧张的时候,我们综合病房就会倾向于这个专科来收病人。
与此同时,四川大学华西医院建立了入院优先级别评价指标体系,按照病情的轻重缓急来确定入院排床的顺序。
主诊医生负责制 医生跟着患者走
“共享床位”意味着跨科室巡诊、跨区域护理。如何才能保证医疗质量和患者安全?各试点医院建立主诊医生负责制,由主诊医生全程负责这些跨科室“借床”患者的治疗。
重庆医科大学附属第二医院建立了主诊医生负责制,医生跟着患者走,从查房、查体,到写病历、开医嘱等整个诊疗流程,全部由主诊医生负责。白血病患者樊先生虽然住到了心内科,但他的主治大夫仍然是血液内科医生张宇尘。
一般来说,“借床”患者的护理工作由所在病区的护理人员统一管理。为保证护理质量,让护理人员接得住这些“借床”的患者,各试点医院在跨科收治患者的病区,对护士进行了针对性培训,让护士朝着“全科护理”的方向发展。
中国工程院院士 北京清华长庚医院院长董家鸿:提升护理人员跨病区接受和照护病人的能力,也就是要培养他的通科的护理能力,如果一些特别专科的护理,比如说静脉化疗,输液港的放置,那么就采用会诊的形式,请专科的护士来完成这种专科的护理作业。
为了应对“借床”患者出现危急重症,北京清华长庚医院成立了紧急医疗救护快速反应小组。
中国工程院院士 北京清华长庚医院院长董家鸿:这个小组是由重症医学科、心内科、呼吸科、急诊科、麻醉科,还有护理部等相关人员组成,保障每一个病区出现危重病人的时候,都能够获得快速的及时的规范的急救治疗。
如何为患者找到合适床位?遵循就近原则
怎样才能为跨科室住院的患者找到最合适的床位呢?记者了解到,目前各试点医院基本都是遵循“专科就近、楼层就近”的原则跨科收治患者。
在重庆市第十三人民医院门诊大楼,我们看到了一个特殊的部门——临床支持中心,这是全院床位调度的总值班室,门诊医生接诊到需要住院的病人时,会在系统发起住院申请。
重庆市第十三人民医院副院长孙海华:按照专科相近、楼层相近、集中管理的原则,坚持轻症患者跨科收治,重症患者优先收治专科。
在重庆医科大学附属第二医院一站式服务中心,床位统筹窗口的工作人员利用信息系统,只需要几分钟就能够对床位进行合理分配。
改革绩效考核制度 打破科室壁垒
目前,国内大部分医院的床位掌握在各科室手中,患者的收住情况事关科室绩效,影响医生收入。患者跨科室住院、缴费是否有科室壁垒?科室和医生的绩效如何核算?
业内人士认为,推行“共享床位”管理模式,首先要在全院统一“床位是公共资源,而非科室所有”的观念,本科室收不满,必须将空床位贡献出来。在绩效方面,医生的医疗单元和护士的护理单元应该拆开计算,医疗项目的绩效归主责科室,护理项目绩效则归所在病区的护理团队,医护人员多劳多得、优劳优酬。
为了打破科室之间的信息壁垒,北京清华长庚医院优化信息管理系统,实现医护人员跨科室诊治、护理、监管以及核算工作量等,所有的信息处理权限不受科室的限制。
中国工程院院士 北京清华长庚医院院长董家鸿:其中交费业务,我们在每个病区都设置了专门的医事服务人员,患者能够在各个病区,在他自己所在的病区就能够完成交费结算。
医疗资源下沉 解决医院之间"闲忙不均"
专家认为,“共享床位”解决了科室床位“闲忙不均”,提高了床位使用效率。但随着人口老龄化进程加快,仅采用“共享床位”模式,不能从根本上缓解大医院住院难的现状。
专家建议,床位统一管理政策应向“入院前”和“入院后”双向扩展。“入院前”扩展即改革医保支付政策,将术前检查项目纳入住院医保支付范围,实现非必要住院的术前检查项目在门诊完成,缩短术前住院日;“入院后”扩展即增强医联体上下转诊力度,切实保证术后康复、慢性病维持等患者的顺利下转,提升三级综合医院床位使用效率及质量。
专家认为,和患者感受到的住院难不同,我国的病床资源并不少。2023年末,全国每千人口床位数达到了7.2张,而美国每千人口床位数为2.8张,英国为2.4张。床位紧缺存在结构性问题,2023年全国医院病床使用率79.4%,其中三级医院为91%,二级医院为74%,一级医院为54%。由此可见,一线城市三甲医院一床难求,越到基层病床使用率越低。所以,要从根本上缓解住院难,要推动优质医疗资源下沉,实行分级诊疗,既要解决科室之间的“忙闲不均”,也要解决医院之间的“忙闲不均”。
北京大学医学人文学院教授王岳:要充分实现分工合作,通过紧密型的医联体,通过一二三级不同医院各司其职,把病人分散到各级医院去,而不能都淤积在三甲医院。要让小病、常见病更多下沉在基层,这样才能够解决我们整体看病难的顽疾。
编辑/朱葳